- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Naposledy změněno 2025-11-02 20:14.
Panikulitida
Obsah článku:
- Příčiny a rizikové faktory
- Formy nemoci
- Příznaky
- Diagnostika
- Léčba panikulitidy
- Možné komplikace a důsledky
- Předpověď
- Prevence
- Video
Panikulitida je zánět tukové tkáně, často podkožní, ale někdy lokalizovaný jinde v těle, včetně okolních vnitřních orgánů. Zánětlivý proces zahrnuje tukové lalůčky nebo interlobulární septa.
Dospělí i děti jsou nemocní, ženy častěji než muži.
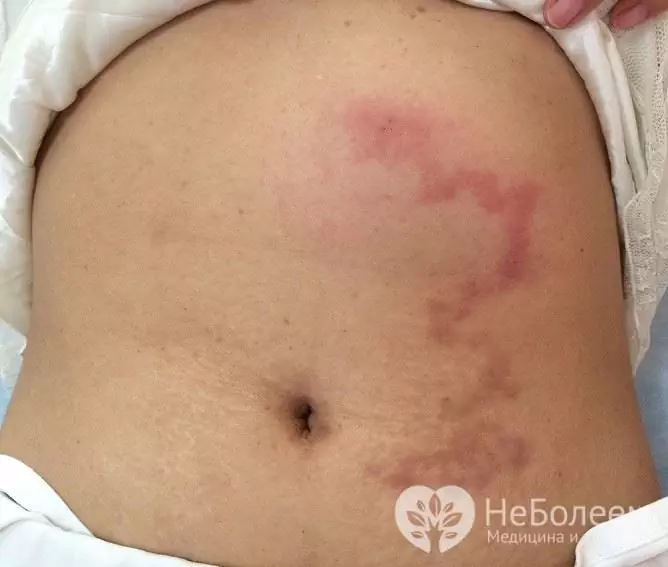
Panikulitida je častější na končetinách, ale může postihnout i kmen
Příčiny a rizikové faktory
Mechanismus vývoje onemocnění není znám. Příčinné faktory mohou být:
- infekce (streptokoková infekce je hlavní příčinou erythema nodosum, forma panikulitidy);
- systémová onemocnění (systémová skleróza, vaskulitida, systémový lupus erythematodes);
- střevní zánětlivá onemocnění;
- opojení;
- sarkoidóza;
- histiocytóza;
- lymfoproliferativní onemocnění;
- nedostatek alfa-1-antitrypsinu;
- patologie pankreatu, charakterizované nadměrnou aktivitou pankreatických enzymů;
- zranění (včetně operačních), hypotermie.
Formy nemoci
V závislosti na původu se rozlišují následující formy patologie: infekční, enzymatické, traumatické, autoimunitní atd. Pokud nelze určit příčinu, panikulitida se nazývá idiopatická.
Jednou z nejběžnějších forem onemocnění je idiopatická lobulární (nodulární) panikulitida, která se nazývá Weber-Christianova choroba. Synonyma: febrilní rekurentní nepotlačující panikulitida, chronická rekurentní Weber-křesťanská panikulitida.
Existují také nodální forma (erythema nodosum), plaketa, infiltrační, viscerální (vnitřní), smíšená. Jednou ze vzácných forem je mezenterická panikulitida - chronický nespecifický zánět tukové tkáně intestinálního mezenteria, omenta a peritoneální tkáně.
Příznaky
Panikulitida se projevuje tvorbou podkožních erytematózních uzlin do průměru 5 cm, charakterizovaných intenzivní bolestí. Obvykle se nacházejí na dolních končetinách, ale mohou se objevit na hýždích, zádech, břiše, hýždích, hrudníku a obličeji. Méně často - v šourku, plicích, břišní dutině (mezenterická panikulitida) a lebce.
Příznaky různých forem panikulitidy mají určité rozdíly.
| Formulář | Projevy |
| Plaketa |
Jednotlivé uzliny se spojují do plaků pokrytých fialovou nebo modravou kůží. Plaky mohou být rozsáhlé a pokrývat celý povrch končetiny. Na jejich pozadí se lymfostáza často vyvíjí v důsledku komprese cév a nervových zakončení. |
| Infiltrativní | V oblasti uzlů se podkožní tuk taví, tvoří se píštěle, ze kterých vychází hnisavý obsah, který je na rozdíl od hnisu sterilní, to znamená, že neobsahuje infekční patogeny. |
| Smíšený | Přechod z jedné formy na druhou je charakteristický - začíná nodulárním, který se transformuje na plak a poté na infiltrativní. |
Hlavním příznakem Weber-Christianovy choroby jsou uzliny umístěné v podkožní tukové tkáni, obvykle umístěné v oblasti končetin, méně často na kmeni. Výskytu uzlin předchází bolest pohybového aparátu a zvýšení teploty na subfebrilní hodnoty (ne vyšší než 38 ° C). Uzliny jsou ostře bolestivé, kůže nad nimi je změněna, ostře hyperemická nebo purpurově-kyanotická. Jsou pozorováni několik týdnů, poté se uzdraví a zanechají za sebou zaoblené jizvy. Někdy uzly prorazí uvolněním nažloutlého olejovitého výboje (infiltrační forma), což následně vede také ke zjizvení. Zánět může být rozšířen postižením kloubů, jater, ledvin, serózních membrán, kostní dřeně.
Diagnostika
Diagnóza je stanovena na základě charakteristického klinického obrazu, laboratorních údajů a rentgenografie.
Laboratorní diagnostika:
- klinický krevní test - neutrofilie, zvýšená ESR, anémie;
- biochemický krevní test - zvýšená aktivita lipázy v séru;
- klinická analýza moči - erytrocyty, zvýšený počet leukocytů, proteinurie.
Provádí se biopsie zánětlivých prvků. Ve odebraných vzorcích se nacházejí makrofágy, nekrotické tukové buňky, mikrovaskulární trombóza, fibróza v místě destrukce tkáně.
Pokud jsou postiženy klouby, radiografie může odhalit snížení kloubních prostorů a ložisek osteolýzy.
Diferenciální diagnostika se provádí u infekčních onemocnění kůže a podkožní tukové tkáně.
Léčba panikulitidy
Nebyla vyvinuta žádná specifická léčba; terapie je podpůrná. Pacientům je zobrazen odpočinek v posteli. Pro snížení bolesti se na postiženou oblast aplikují studené obklady a nesteroidní protizánětlivé léky. Při systémovém poškození jsou předepsány glukokortikosteroidy, v některých případech jsou indikovány chemoterapeutické látky, imunosupresivní léky.
Možné komplikace a důsledky
Vzácnou, ale závažnou komplikací panikulitidy je postižení kostní dřeně. Jeho funkční porucha může být fatální.
Předpověď
Prognóza je mírně příznivá, závisí na formě onemocnění, jeho příčině, základní a doprovodné patologii.
Prevence
Vzhledem k tomu, že mechanismus onemocnění je nejasný, nebyla vyvinuta preventivní opatření.
Video
Nabízíme k prohlížení videa na téma článku.

Anna Kozlová Lékařská novinářka O autorce
Vzdělání: Rostovská státní lékařská univerzita, obor „Všeobecné lékařství“.
Informace jsou zobecněny a poskytovány pouze pro informační účely. Při prvních známkách nemoci navštivte svého lékaře. Samoléčba je zdraví škodlivá!






