- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Naposledy změněno 2025-11-02 20:14.
Zhoubný nádor
Obsah článku:
- Příčiny a rizikové faktory
- Formy nemoci
- Stupně
- Příznaky
- Diagnostika
- Léčba
- Možné komplikace a důsledky
- Předpověď
- Prevence
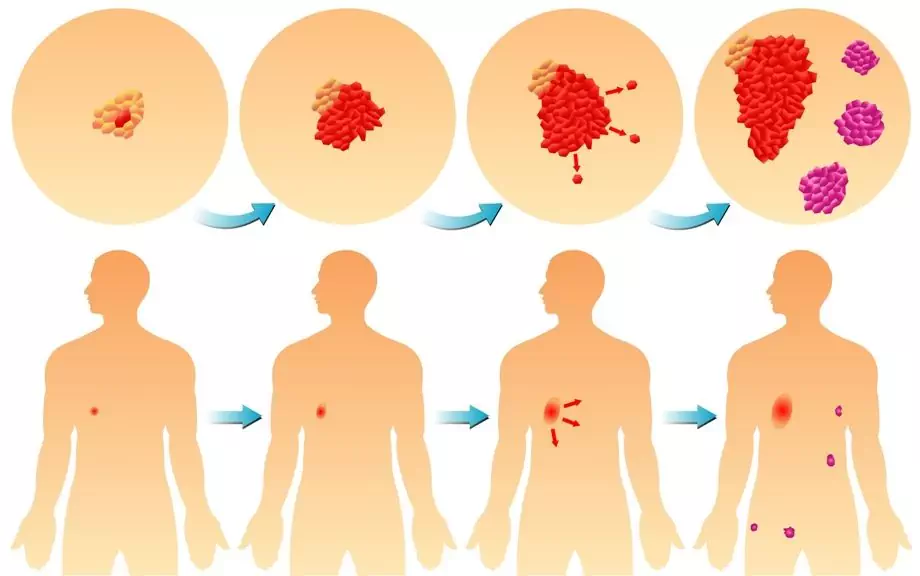
Maligní nádor je autonomní patologický progresivní proces, který není stanoven plánem pro strukturu a fungování těla a je nekontrolovaným množením buněk, které se vyznačují schopností kolonizovat okolní tkáně a metastázovat.

Vývoj maligního nádoru
Maligní novotvar je charakterizován atypismem, to znamená ztrátou charakteristik normálních tkání. Atypismus se zaznamenává na různých úrovních: biochemický (změněné metabolické procesy), antigenní (druh souboru antigenů, který není charakteristický pro normální buňky a tkáně), morfologický (charakteristická struktura) atd.
Samotná definice maligního nádoru obsahuje myšlenku významného (někdy smrtelného) poškození lidského těla. Termín „rakovina“k označení maligního nádoru poprvé použil Hippokrates (starořecký καρκίνος - „krab“, „rakovina“) kvůli vnější podobnosti rostoucího novotvaru s rakovinou, která rozšířila drápy. Popsal také první nádory a učinil předpoklad o potřebě jejich úplného odstranění s přístupem.
Více než 10 milionů lidí na celém světě má každý rok diagnostikováno zhoubné novotvary; ve struktuře úmrtnosti jsou tato onemocnění na druhém místě po kardiovaskulární patologii. Nejběžnější formou rakoviny je rakovina plic, následovaná rakovinou prsu.
V Rusku je roční nemocnost přibližně 500 tisíc lidí, přibližně 3 miliony pacientů (přibližně 2% populace) jsou registrovány pro maligní novotvary. V posledních desetiletích existuje jasný trend ke zvýšení počtu onkologických onemocnění.
Příčiny a rizikové faktory
Existuje několik teorií týkajících se příčin a mechanismů vývoje maligních nádorů:
- fyzikální a chemická (Virchowova teorie);
- dysontogenetický (Kongheim);
- virové genetické (Zilber);
- imunologické (Burnet);
- polyetiologické (Petrova).
Fyzikálně-chemická teorie vysvětluje vývoj zhoubných nádorů v důsledku účinků různých exo- a endogenních karcinogenů na tělo, systematického poranění. Nejvyšší karcinogenní aktivitu mají agresivní chemické látky, ionizující záření, některé produkty vlastního metabolismu (metabolity tryptofanu a tyrosinu), ultrafialové záření, složky tabákového kouře, aflatoxiny atd. Účinek těchto látek na buňku v určitých dávkách vede k poškození jejího genetického aparátu a maligní transformace. Je možný vývoj zhoubných nádorů v místech stálého tření a obvyklého traumatu.
Dysontogenetický model vývoje maligních nádorů (teorie embryonálních základů) byl poprvé navržen Yu. F. Kongheimem. Znamená to výskyt buněčných a tkáňových malformací v embryonálním období, což dále vede k aktivnímu množení atypických buněk, které tvoří nádory. Podle této teorie se během embryogeneze v některých částech těla vytváří nadměrný počet buněk, které jsou v neaktivním stavu „zbytečné“. Latentní buněčné formace mají významný růstový potenciál vlastní embryonálním tkáním, což vysvětluje aktivní maligní růst v situaci náhodné aktivace spících struktur.
Virově-genetická teorie připisuje vedoucí roli ve vývoji nádorů účinkům onkogenních virů, mezi které patří například herpes viry (včetně virů Epstein-Barr), papilomaviry, viry hepatitidy, viry lidské imunodeficience, virus leukémie T-buněk atd. částice uvnitř normální buňky, jejich genetické přístroje jsou kombinovány. Hostitelská buňka začíná fungovat jako sběrač složek viru a vytváří prvky nezbytné pro jeho životně důležitou aktivitu. V tomto okamžiku často dochází k maligní degeneraci normálních buněk těla, je spuštěna nekontrolovaná proliferace buněk; přítomnost viru přestává hrát rozhodující roli v karcinogenezi a proces se stává nevratným.

Podle virové genetické teorie vznikají maligní nádory pod vlivem onkogenních virů
Burnetova imunologická teorie nazývá provokatéra tvorby maligních nádorů jako poruchu imunitního systému (poškození imunologického dozoru), při které ztrácí schopnost rozpoznávat a ničit změněné atypické buňky, což vede k jejich rychlému nekontrolovanému růstu.
Polyethiologický přístup k vysvětlení vývoje maligních nádorů předpokládá kombinovaný účinek mnoha faktorů provokujících na normální struktury těla, který vede k jejich poškození a další degeneraci.
V důsledku provokování vlivů se vyvíjí porucha přirozeného protirakovinového obranného systému, jehož fungování zajišťují následující komponenty:
- antikarcinogenní mechanismus odpovědný za neutralizaci potenciálně nebezpečných látek;
- antitransformační mechanismus, který zabraňuje maligní degeneraci normálních buněk a tkání;
- protibuněčný mechanismus, který spočívá v včasném odstranění maligních buněk a normálních buněk v těle, které prošly malignitou.
V důsledku poškození protinádorového obranného systému nebo nadměrného vystavení provokujícím faktorům se tvoří maligní novotvary.
Formy nemoci
V závislosti na tkáních, z nichž nádor pochází, se rozlišují následující formy maligních novotvarů:
- epiteliální orgán nespecifický (v místech atypické lokalizace epiteliální tkáně);
- specifické pro epiteliální orgány (exo- a endokrinní žlázy, integrální těla);
- mesenchymal;
- tkáň tvořící melanin;
- nervový systém a membrány mozku a míchy;
- hematopoetické a lymfatické tkáně (hemoblastóza);
- vytvořené z embryonálních tkání.
Typy nádorů podle typů původních buněk:
- karcinom (ve skutečnosti rakovina) - epiteliální buňky;
- melanom - melanocyty;
- sarkom - buňky pojivové tkáně;
- leukémie - krvetvorné buňky kostní dřeně;
- lymfom - lymfatické buňky;
- teratoma - gonocyty;
- gliom - buňky neuroglie;
- choriokarcinom - buňky trofoblastu.

Běžné typy zhoubných nádorů u žen a mužů
Samotné typy rakoviny (karcinom) se liší v závislosti na typu epiteliální tkáně, ze které pochází, a strukturálních rysech:
- dlaždicový (bez keratinizace, s keratinizací);
- adenokarcinom;
- rakovina in situ (in situ);
- pevná látka (trabekulární);
- vláknitý;
- dřeň;
- sliznatý;
- malá buňka.
Podle morfologických charakteristik:
- diferencovaná rakovina (pomalu progresivní, metastázy se vyvíjejí pomalu);
- nediferencovaný (rychle se vyvíjející, poskytuje rozšířené metastázy).
Z hlediska počtu patologických ložisek mohou být novotvary uni- a multicentrické (jedno nebo více primárních ložisek).
V závislosti na charakteristikách růstu lumenů orgánů jsou maligní nádory:
- expanzivní (exofytický růst), když novotvar roste do lumen orgánu;
- infiltrující (endofytický růst) - v tomto případě nádor roste do stěny orgánu nebo okolních tkání.
Stupně
V souladu s rozsahem procesu, přítomností nebo nepřítomností metastáz, postižením lymfatických uzlin, maligními novotvary jsou klasifikovány podle systému TNM (tumor - "tumor", nodulus - "uzliny", metastázy - "metastázy").
Stupeň vývoje hlavního ohniska se označuje jako T (nádor) s odpovídajícím indexem:
- T je nebo T 0 - tzv karcinom in situ (karcinom in situ), při změněné buňky se nacházejí intraepithelially, aniž by rostoucí do okolních tkání;
- T 1-4 - stupeň vývoje maligního nádoru, od nejméně výrazného (T 1) po maximální (T 4).

Zapojení regionálních lymfatických uzlin do patologického procesu (lokální metastázy) se označuje jako N (nodulus):
- N x - vyšetření blízkých lymfatických uzlin nebylo provedeno;
- N 0 - při vyšetření regionálních lymfatických uzlin nebyly nalezeny žádné změny;
- N 1 - během studie byly potvrzeny metastázy do blízkých lymfatických uzlin.
Přítomnost metastáz - M (metastázy) - naznačuje postižení jiných orgánů, poškození okolních tkání a vzdálených lymfatických uzlin:
- M x - detekce vzdálených metastáz nebyla provedena;
- M 0 - vzdálené metastázy nebyly detekovány;
- M 1 - vzdálená metastáza je potvrzena.
Příznaky
Zhoubné novotvary mají na tělo více účinků - lokálních i systémových. Místní negativní důsledky jsou komprese sousedních tkáňových struktur, cévních a nervových kmenů, lymfatických uzlin rostoucím nádorem. Systémová expozice se projevuje obecnou intoxikací produkty rozpadu, vyčerpáním tělesných zdrojů až po kachexii a narušením všech typů metabolismu.
Místní příznaky, často naznačující přítomnost maligního nádoru, se liší a liší se podle příslušného orgánu:
- neobvyklé asymetrické otoky, zatvrdnutí;
- krvácející;
- kašel;
- hemoptýza;
- dyspeptické poruchy;
- chrapot hlasu;
- systematická bolest;
- spontánní nárůst velikosti a barvy krtků, mateřských znamének; atd.

Neobvyklý asymetrický otok může naznačovat maligní nádor
Obecné nespecifické znaky:
- náhlá deprese nebo úplná ztráta chuti k jídlu;
- postupné snižování tělesné hmotnosti při nezměněném stravovacím stereotypu;
- nesnášenlivost masa, zvrácení chuti;
- astenizace;
- porušení režimu "spánek - bdění" (ospalost během dne, nespavost v noci);
- snížený výkon;
- pocení;
- nesnášenlivost obvyklé fyzické aktivity; atd.
Diagnostika
Pro diagnostiku maligních nádorů a detekci lokálních a vzdálených metastáz se používá celá řada výzkumných metod v závislosti na očekávané lokalizaci novotvaru (laboratorní testy, rentgenové a ultrazvukové studie, počítačové a magnetické rezonance, endoskopické metody atd.).

K diagnostice maligních nádorů se používá široká škála studií
Konečná diagnóza je stanovena po biopsii - odběru buněk nebo fragmentu tkáně - následované histologickým nebo cytologickým vyšetřením získaného materiálu. Přítomnost atypických buněk ve studovaném vzorku naznačuje maligní proces.
Léčba
Taktika léčby maligního nádoru se určuje v závislosti na jeho umístění, velikosti, stupni malignity, přítomnosti metastáz, postižení jiných orgánů a tkání a dalších kritériích.
Konzervativní terapeutické metody:
- chemoterapeutický účinek (potlačení léků nekontrolované proliferace maligních buněk nebo jejich přímá destrukce, destrukce mikrometastáz);
- imunostimulace;
- radioterapie (dopad na nádor rentgenovými a y-paprsky);
- kryoterapie (účinek na atypické buňky s nízkými teplotami);
- fotodynamická terapie;
- experimentální metody ovlivňování, pro jejichž posouzení nebyla shromážděna dostatečná důkazní základna.
V řadě případů je kromě indikovaných metod expozice indikována chirurgická excize maligního nádoru s okolními tkáněmi, lymfatickými uzlinami, chirurgické odstranění vzdálených metastáz.

Chemoterapie je jednou z metod léčby maligních nádorů
Pokud je pacient v terminálním stadiu onemocnění, je předepsána takzvaná paliativní léčba - terapie zaměřená na snížení utrpení nevyléčitelného pacienta (například narkotická analgetika, prášky na spaní).
Možné komplikace a důsledky
Komplikace maligních nádorů mohou být:
- krvácející;
- klíčení do sousedních orgánů s jejich poškozením;
- nekontrolovaný rychlý postup;
- metastáza;
- opakování;
- fatální výsledek.
Předpověď
Prognóza pacientů, kteří jsou nositeli maligních nádorů, závisí na mnoha faktorech:
- lokalizace patologického procesu;
- věk pacienta;
- etapy;
- přítomnost metastáz;
- struktury a formy růstu nádoru;
- objem a způsob operace.
Míra pětiletého přežití u pacientů se specifickým typem onemocnění je vysoce individuální a obvykle se pohybuje od 90 do 10%, v závislosti na uvedených faktorech. Nej prognosticky nepříznivější jsou rakovina plic, rakovina žaludku, rakovina prsu, „příznivější“- rakovina in situ. Nediferencovaná rakovina je agresivnější, náchylnější k aktivním metastázám (ve srovnání s diferencovanou).
Prevence
Preventivní opatření jsou následující:
- Vyloučení nebo minimalizace kontaktu s karcinogeny.
- Pravidelné preventivní prohlídky s detekcí nádorových markerů.
- Modifikace životního stylu.
Video z YouTube související s článkem:

Olesya Smolnyakova Terapie, klinická farmakologie a farmakoterapie O autorovi
Vzdělání: vyšší, 2004 (GOU VPO "Státní lékařská univerzita v Kursku"), obor "Všeobecné lékařství", kvalifikace "Doktor". 2008-2012 - postgraduální student Katedry klinické farmakologie KSMU, kandidát lékařských věd (2013, obor „Farmakologie, klinická farmakologie“). 2014-2015 - profesionální rekvalifikace, specializace „Management ve vzdělávání“, FSBEI HPE „KSU“.
Informace jsou zobecněny a poskytovány pouze pro informační účely. Při prvních známkách nemoci navštivte svého lékaře. Samoléčba je zdraví škodlivá!